Остеопластические материалы в стоматологии: классификация и выбор
Весомую долю в общей массе стоматологических заболеваний занимают болезни пародонта. Они развиваются в достаточно молодом возрасте, прогрессируют и могут стать причиной утраты зубов. Большое количество неблагоприятных факторов, а также отсутствие своевременного мониторинга делают профилактические мероприятия недостаточно эффективными. Это заставляет врачей и разработчиков акцентировать внимание на усовершенствовании методов лечения, а также создании новых ксеногенных и синтетических костных материалов.
При болезнях пародонта происходят деструктивные процессы в тканях. Их прогрессирование приводит к разрушению альвеолярного отростка. Таким образом, наиболее важными задачами, которые стоят перед стоматологией, являются восстановление функциональности зубочелюстного аппарата, замещение костных дефектов, устранение патологической подвижности. Вопрос замещения костных дефектов остается наиболее актуальным в хирургической стоматологии. О том, какие виды остеопластических материалов существуют, какой костный материал лучше — в нашей статье.
Содержание
- Что такое материал для замещения костной ткани, где он применяется?
- Костнозамещающие материалы в стоматологии: основные характеристики
- Аутогенный костный материал
- Аллогенный костный материал
- Ксеногенный костный материал
- Аллопластический костный материал
- Остеопластические материалы в стоматологии: о требованиях и производителях
Что такое материал для замещения костной ткани, где он применяется?
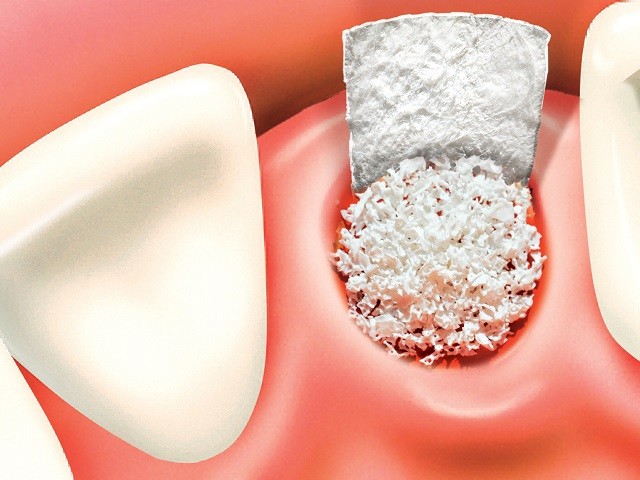
Материал для замещения костных дефектов применяется в челюстно-лицевой хирургии, а также в хирургической стоматологии.
Наиболее распространенные клинические ситуации:
- внутрикостные дефекты;
- заполнение лунки после удаления зуба;
- для закрытия дефектов, возникающих при имплантации;
- при атрофии кости (полые участки вокруг внутрикостного имплантата);
- при поднятии нижних стенок синусов;
- для наращивания альвеолярного отростка.
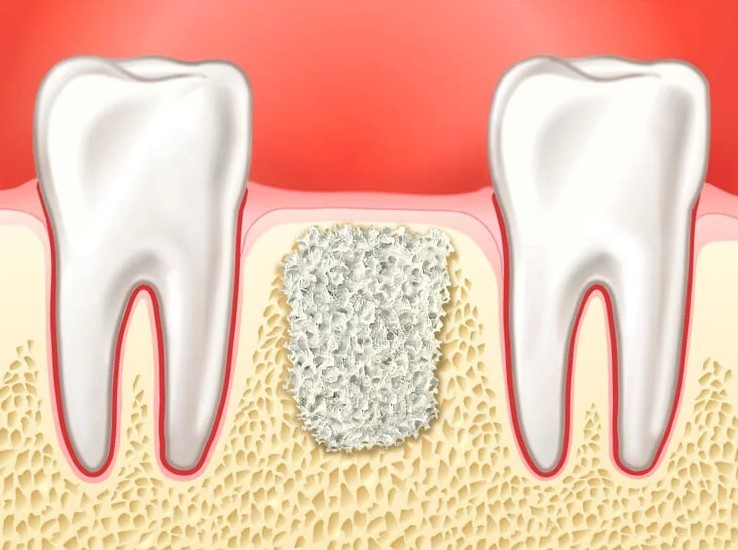
 Как известно, одним из самых распространенных противопоказаний к установке имплантатов является недостаток объема кости в области дефекта. Чтобы устранить атрофию кости, прибегают к тому или иному виду костной пластики (синус-лифтинг, аугментация). Наращивание костной ткани — процедура, с помощью которой формируется ложе для установки имплантата. В отдельных случаях возможно совместное проведение имплантации и остеопластики.
Как известно, одним из самых распространенных противопоказаний к установке имплантатов является недостаток объема кости в области дефекта. Чтобы устранить атрофию кости, прибегают к тому или иному виду костной пластики (синус-лифтинг, аугментация). Наращивание костной ткани — процедура, с помощью которой формируется ложе для установки имплантата. В отдельных случаях возможно совместное проведение имплантации и остеопластики.
Расскажем подробнее, почему возникает необходимость в костной пластике. Корни зубов расположены в альвеолярном отростке, который пронизан кровеносными сосудами и нервными окончаниями. Характеристики альвеолярного отростка могут изменяться под воздействием различных факторов, например, после удаления зубов, под воздействием нагрузки, каких-либо нарушений в костных структурах и т. д.
Остановимся на одной из самых распространенных причин — отсутствии нагрузки на кость после удаления зубов. Альвеолярные отростки находятся в тонусе благодаря корням зубов, которые постоянно подвергаются жевательной нагрузке. После удаления одного или нескольких зубов нагрузка на кость существенно сокращается, в результате чего она со временем атрофируется. Этот процесс начинается уже через несколько месяцев после экстирпации.
Уменьшение костного объема происходит по-разному в зависимости от локализации дефекта. В верхней челюсти атрофия протекает значительно быстрее ввиду более низкой плотности кости. Например, если в нижней этот процесс начинается через 6-12 месяцев, то в верхней — через 2-3 месяца после удаления зуба.
Выделяют такие виды атрофии:
- горизонтальная — отросток рассасывается по ширине;
- вертикальная — отросток рассасывается по высоте;
- комбинированная — уменьшение костного объема по ширине и высоте.
Способ наращивания костной ткани зависит от направления, локализации и степени нарушения. В свою очередь, на основании выбранного метода подбирается костный материал после удаления зуба.
В имплантологии используются костно-пластические материалы в виде гранул, блоков или мембран, которые могут быть синтетическими или биогенными (натуральный костный материал).
Классификация остеопластических материалов в стоматологии предусматривает деление на следующие виды костного материала:
- Аутогенный. Фрагмент кости, который получают из интра-, экстраоральной зон (ребер, нижней челюсти, подбородка, непосредственно из области оперативного вмешательства и т.д.) самого пациента.
- Аллогенный. В роли донора костного материала выступает другой человек. Как правило, забор трансплантатов выполняют в случае смерти человека, после чего они проходят специальную обработку и отправляются на хранение в специальных условиях.
- Ксеногенный. Материал животного происхождения на основе бычьих или свиных костей. Ксеноматериал выпускается в виде гранул или костных блоков.
- Аллопластический. Искусственный костный материал в стоматологии на основе фосфата кальция.
В отдельную группу выделены коллагеновые мембраны животного происхождения, которые используются для изоляции дефекта от десны и стимуляции регенеративных процессов в костных структурах.
Костнозамещающие материалы в стоматологии: основные характеристики

Заменители кости имеют следующие свойства:
- Остеокондуктивность. Способность материала к адгезии и связыванию остеогенных клеток, к созданию условий для развития сосудистой системы, разрастания тканей, а также образования связи с костной тканью и постепенного замещения новообразующейся тканью.
- Остеоиндуктивность. Свойство костных белков трансплантированного материала оказывать влияние на превращение ограниченно дифференцированных клеток в остеобласты с формированием костной ткани.
- Остеогенность. Свойство остеобластов трансплантата быть активными участниками роста новых клеток (остеоцитов).
Аутогенный костный материал
В данном случае используют фрагмент кости, полученный от самого пациента. Забор производится из второстепенных костных структур, например, подбородочного симфиза, венечного отростка и т. д. Аутогенная трансплантация — оптимальный вариант, поскольку в данном случае вероятность отторжения снижена до минимума. Аутогенный трансплантат является остеоиндуктивным, остеокондуктивным, остеогенным.
Недостатки костной пластики с использованием аутотрансплантата состоят в том, что для забора графта необходимы дополнительные манипуляции, у пациента появится еще один участок с послеоперационными болями, на котором возможны осложнения. Для успешной регенерации на трансплантируемом участке понадобится усиленный приток крови, для чего выполняется забор части надкостницы с кровеносными сосудами.
Аллогенный костный материал
Забор аллогенных трансплантатов осуществляется от человека. Перед пересадкой донор проверяется на наличие контагиозных патологий. После забора ткани материал подвергается сушке при низкой температуре (лиофилизация). Донорская кость измельчается до частиц размером 300-450 микрон, после чего материал фасуется в стерильные вакуумные емкости, где он может храниться длительное время.
Преимущество аллогенных трансплантатов по сравнению с аутогенными состоит в том, что они способны улучшать восстановительные процессы в тканях пациента. Проведенные исследования доказали, что аллогенные костные ткани не обладают антигенными свойствами, поэтому риск их отторжения минимален. Для того чтобы улучшить процессы регенерации, костные ткани могут подвергаться декальцификации.
Аллогенные трансплантаты бывают следующих типов:
- Нативные. Имеют однородную минерально-органическую структуру, которая не подвергалась изменениям.
- Деминерализованные. Материалы, в которых отсутствуют минеральные компоненты.
- Депротеинизированные. Материал с деактивированным белком, т. е. без органической составляющей.
Ксеногенный материал для замещения костных дефектов
Попытки развития остеопластики с помощью ксеноматериалов были предприняты еще в первой половине 20 века. Это материалы, источником которых являются любые биологические виды, кроме человека, например, свиньи, кораллы.
Сейчас выделяют два вида таких материалов:
- деминерализованный костный матрикс;
- гидроксиапатит биологического происхождения.
В материалах первого вида удалены неорганические составляющие, а во втором виде — органические компоненты. Самым доступным источником сырья являются бычьи кости и натуральные кораллы. В отличие от аутоматериалов, ксеноматериалы проходят многоступенчатую обработку: ферментативную, химическую, термическую. В процессе обработки удается удалить клетки донора, органические и неорганические компоненты, уничтожить вирусы, патологические белки.
Очень часто для того, чтобы избавиться от клеток хозяина, прибегают к циклам замораживания/термообработки, а также лучевой стерилизации. Минеральные примеси удаляют путем выдержки материала в деминерализационных составах, а для удаления жиров и антигенов используют спирты, ПАВы, ферменты.
Аллопластический материал для замещения костных дефектов
Синтетический костный материал на основе гидроксиапатита, в котором соотношение органических и неорганических компонентов идентично натуральным костям. Изготавливается из фосфатов или ортофосфатов кальция, биостекла, полимеров, сульфатов кальция. Их активность зависит от степени растворимости в биосреде, а для того, чтобы добиться оптимальных биологических характеристик, их совмещают с факторами роста, аспиратом костного мозга.
Большая часть материалов имеет в своем составе керамику. Для гидроксиапатита и ортофосфата кальция характерны остеокондуктивность и остеоинтегральность, в некоторых случаях — остеоиндуктивность.
В остеопластике находят широкое применение ортофосфат, гидроксиапатиты (природные и искусственные) в виде паст, гранул, блоков или крошки.
Остеопластические материалы в стоматологии: о требованиях и производителях
На основании клинического опыта использования костнозамещающих материалов можно выделить следующие основные требования:
- остеокондуктивность — благоприятные условия для роста костной ткани благодаря оптимальной пористости и структуре материала;
- остеопротекторные характеристики — создание условий для восстановления объема костной ткани, эффективного выполнения функций соединительной ткани в течение определенного периода времени.
Современный костный материал для зубов призван создать условия, в которых регенеративные процессы будут протекать без промежуточной реконструкции и атрофии альвеолярного отростка. Он безвреден для организма, не содержит инфекций, эффективно замещается костной тканью.
Разработчики уделяют пристальное внимание созданию новых синтетических материалов и прежде всего комбинированию разных веществ. В роли органической основы могут выступать коллаген, полилактид, полигликолид. Благодаря композитному составу удается совместить положительные характеристики отдельных компонентов, и таких примеров множество. Например, трикальцийфосфат с гидроксиапатитом и очищенным коллагеном или коллаген с гидроксиапатитом и т. д.
 Важным условием качества и безопасности костнозамещающих материалов является высокая степень очистки с соблюдением всех стандартов. Производство должно включать этап стерилизации, который может выполняться сухим жаром, облучением.
Важным условием качества и безопасности костнозамещающих материалов является высокая степень очистки с соблюдением всех стандартов. Производство должно включать этап стерилизации, который может выполняться сухим жаром, облучением.
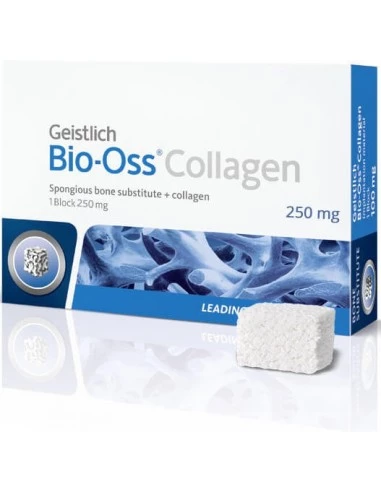
Одним из лидеров в производстве материалов для костной пластики является компания Geistlich Pharma AG, которая вот уже более 20 лет предлагает продукты, успешно применяющиеся в стоматологии для регенерации костных тканей. Bio-Oss — натуральный костнозамещающий материал Geistlich Bio-Oss Collagen, который стал стандартом в остеопластике. Его основой являются бычьи кости. Уникальные свойства материала позволяют использовать его в тех случаях, когда применение аутоматериала невозможно.
Безусловным преимуществом Bio-Oss является время приживаемости (от 3 месяцев) и его медленное рассасывание, благодаря чему сохраняется объем наращиваемой кости. Материал выпускается в гранулах (Geistlich Bio-Oss Spongiosa или гранулы в аппликаторе Geistlich Bio-Oss), в виде мембран (коллагеновая мембрана Geistlich Bio-Gide), которые используются в качестве барьерных и создают все условия для формирования правильной архитектуры кости, достаточного объема мягких тканей и системы кровеносных сосудов.
Еще одна европейская компания, предлагающая уникальные продукты для регенерации, — Botiss biomaterials. В ассортимент продукции Botiss входят как биоматериалы, так и аллопластические материалы. Это блоки, конусы, цилиндры, гранулы, синтетические пасты.
Компания предлагает продукты для регенерации костных структур и мягких тканей. Например, ее инновационный продукт — коллагеновый конус Collacone — представляет собой натуральную матрицу для формирования костных клеток и является оптимальным решением для консервации лунки после удаления зуба с образованием кровяного сгустка. Это полностью контролируемый процесс заживления раны, ее защита и резорбция в течение 2-4 недель.